Prise en charge thérapeutique
Le meilleur traitement de l’insuffisance rénale aiguë est avant tout préventif : il faut accorder une grande attention aux facteurs déclenchants de l’insuffisance rénale fonctionnelle tels que saignement, sepsis, vomissements, diarrhée (y compris la pathologie induite par le lactulose), traitement diurétique excessif, ponctions trop importantes, agents néphrotoxiques. Dans ce dernier cas, il faut plus particulièrement veiller aux inhibiteurs des prostaglandines (anti-inflammatoires non stéroïdiens) et aux antibiotiques (gentamicine, néomycine...). Les tentatives de correction de la diminution du volume plasmatique effectif à l’aide de solutions colloïdales ou d’agents vasoconstricteurs, ou au contraire l’utilisation d'agents vasodilatateurs rénaux n’entraînent qu’une amélioration transitoire sans changement véritable de la fonction rénale [114].
De façon générale, le traitement adéquat de toute insuffisance rénale passe par un diagnostic précis de l’affection en cause. Il ne faut pas poser comme allant de soit l’équation diminution de la fonction rénale chez le cirrhotique égale syndrome hépatorénal. Des causes pré-rénales d’insuffisance rénale aiguë telles que l’hypovolémie (quelle qu’en soit la cause), l’insuffisance cardiaque décompensée ou un obstacle sur les voies urinaires peuvent être facilement curables pour peu qu’on pense à les rechercher. Il faut garder en tête le principe “Primum non nocere” [40].
Revue de la littérature
De nombreuses techniques ont été mises en œuvre dans le traitement de l’insuffisance rénale dans le cadre de l’insuffisance hépatique et de la cirrhose. Nous allons les passer en revue brièvement, en accordant toutefois une place particulière aux études consacrées aux tentatives de traitement par la dialyse péritonéale.
Hémodialyse
Les tentatives de prise en charge utilisant l’hémodialyse ont habituellement été considérées comme inefficaces dans le traitement du syndrome hépatorénal [27,38,113,114,149,162]. Cependant quelques études récentes ont suggéré que chez certains patients soigneusement sélectionnés (i.e. des patients souffrant d’insuffisance hépatique aiguë), pour lesquels il est raisonnable de penser que la pathologie hépatique sous-jacente est susceptible d’être réversible, l’hémodialyse, éventuellement associée à d’autres techniques de traitement, peut être une bonne indication [40,77,78,85,146]. En effet, la fonction rénale au cours de l’insuffisance rénale aiguë consécutive à une nécrose tubulaire revient habituellement à la normale en quelques jours ou quelques semaines, et l’insuffisance rénale du syndrome hépatorénal est surtout fonction de l’état hépatique, puisqu’il n’existe pas de lésion rénale sous-jacente. C’est pourquoi on peut s’attendre à une amélioration de la fonction rénale en cas de dommages hépatiques réversibles, et plus particulièrement en cas d’hépatite alcoolique aiguë, si le sevrage alcoolique peut être obtenu [78].
La dialyse peut avoir un rôle dans le traitement de l’insuffisance rénale aiguë chez des patients en insuffisance hépatique sévère, voire terminale, et en attente de transplantation hépatique [38].
Les effets bénéfiques de la dialyse attendus dans la prise en charge du syndrome hépatorénal sont la correction des anomalies hydro-électrolytiques et de l’équilibre acido-basique; la correction de la thrombopathie urémique; l’élimination des métabolites toxiques contribuant à l’encéphalopathie hépatique et/ou urémique. La dialyse peut éviter l’œdème pulmonaire chez les patients nécessitant l’administration de produits sanguins en raison de troubles de la coagulation et permet des apports corrects en nutrition parentérale, sans avoir à tenir compte des apports liquidiens [114].
De nombreuses complications peuvent survenir lors de la dialyse chez ces patients souffrant d’hépatopathies sévères. La plus fréquemment rencontrée est l’hypotension artérielle, qu’il est difficile de corriger et qui limite souvent l’efficacité du traitement [40]. L’instabilité cardiovasculaire associée à l’hépatopathie est due à de nombreux facteurs, et en particulier à l’hypovolémie efficace, aux effets hémodynamiques de l’ascite et à la fréquence importante des problèmes hémorragiques et septiques.
La meilleure approche est d’utiliser des dialyseurs de petit volume à plaques parallèles qui ne requièrent qu’une héparinisation modeste. Chez les patients avec des troubles importants de la coagulation, la dialyse péritonéale peut s’avérer nécessaire. En raison des complications hémodynamiques en relation avec l’emploi de l’acétate, il faut utiliser du bicarbonate comme tampon de la solution de dialyse [114]. Il peut être bénéfique de ponctionner 2 à 3 litres de liquide d’ascite avant l’hémodialyse.
De nombreuses complications des hépatopathies sont combinées à la survenue de l’insuffisance rénale. Par exemple, la thrombopathie urémique vient compliquer la thrombopénie de l’hypertension portale et la coagulopathie de l’hépatopathie et contribue à aggraver le pronostic des hémorragies gastro-intestinales. L’anémie de la cirrhose, souvent multifactorielle, est aggravée par dépression médullaire de l’insuffisance rénale. Les effets immunologiques de l’insuffisance rénale et de la cirrhose s’additionnent, et la nécessité d’interventions instrumentales régulières accroît encore leur susceptibilité aux infections.
Bien que la mise sous dialyse entraîne habituellement une amélioration de l’encéphalopathie hépatique, cette pathologie pose toutefois un problème chez les patients en hémodialyse chronique. Une publication de Segaert et al. [139] rapporte le cas d’une patiente chez laquelle on observait des épisodes de coma hépatique à répétition à l’occasion des séances d’hémodialyse et que le passage en dialyse péritonéale a considérablement améliorée en permettant un meilleur contrôle de l’ammoniémie (cf infra).
Il semble qu’en ce qui concerne le problème spécifique de la dialyse des molécules de taille moyenne (500 à 5000 Daltons) mises en cause dans la pathogénie du coma hépatique, la solution se trouve dans l’emploi de membranes de dialyse à haute perméabilité [32,94,143]. Cependant, même avec ces membranes, les résultats sont là encore plus satisfaisants sur le plan biologique qu’en ce qui concerne la survie des patients [32,94,143].
Chez ces patients, le contrôle de l’ascite, surtout quand elle est présente avant même la survenue de l’insuffisance rénale, devient une difficulté supplémentaire de prise en charge. Comme nous l’avons déjà mentionné, il survient souvent de difficiles problèmes d’hypotension lorsqu’on essaye de leur soustraire du liquide [40].
Dialyse péritonéale
Il y a peu de données publiées concernant le traitement par la dialyse péritonéale de l’insuffisance rénale aiguë au décours des hépatopathies sévères, et ces publications sont habituellement peu encourageantes. Sur un total de 93 patients souffrant d’hépatite fulminante ou de syndrome hépatorénal traités uniquement par dialyse péritonéale entre 1969 et 1981, on ne relève que 6 survivants, soit une mortalité de 93,5 %. Parmi les patients cirrhotiques, la mortalité atteint même 97,7 %, soit un unique survivant pour 43 patients traités. Si on élargit aux patients traités également par hémodialyse, échanges plasmatiques ou exsanguinotransfusion on retrouve alors 9 survivants sur un total de 112 patients, soit une mortalité de 92 % (cf tableau 3 page 44).
La première observation recensée a été publiée en 1963 par Nienhuis et al. [103] et concerne une patiente souffrant d’hépatite aiguë à la suite de transfusions de plasma frais en raison de brûlures étendues. Elle a développé une insuffisance hépato-cellulaire et une insuffisance rénale aiguë oligo-anurique avec une urée sanguine à 10 mmol/l et un coma hépatique stade IV. Elle a été traitée par dialyse péritonéale intermittente pendant 39 heures, ce qui a permis une amélioration des constantes biologiques et un retour à la conscience. L’amélioration s’est poursuivie sous traitement médical seul et la patiente est sortie guérie et sans séquelles de cet épisode.
Ritt et al. [130] ont publié en 1969 une série de 31 patients hospitalisés pour coma hépatique. Sept de ces patients ont bénéficié d’un traitement par dialyse péritonéale intermittente. L’étiologie de l’hépatopathie était une hépatite fulminante infectieuse dans cinq cas et une hépatite médicamenteuse à l’halotane dans deux cas. Cinq de ces patients présentaient également des stigmates cliniques et/ou biologiques d’insuffisance rénale (oligurie, urée sanguine et créatininémie élevées) en raison d’une nécrose tubulaire dans un cas, d’une insuffisance rénale préexistante (patient souffrant d’un myélome) dans un cas et de syndrome hépatorénal pour les trois derniers cas. Deux de ces patients ont également été traités par échanges plasmatiques ou exsanguinotransfusion. Aucun patient n’a survécu. Cinq ont présenté un syndrome infectieux majeur (dont une péritonite), un une hémorragie gastro-intestinale et trois un choc hypovolémique sévère. On retrouve dans la série sept autres patients présentant également une insuffisance rénale et n’ayant pas été traités par dialyse; il n’y a eu aucun survivant non plus parmi eux.
Les auteurs concluent que la dialyse péritonéale semble être associée à une forte incidence d’infection et a peut-être contribué par son action à induire un choc hypovolémique chez un patient. Les complications de la technique semblent également avoir précipité le décès de deux patients, alors que dans un premier temps on avait assisté à une nette amélioration de leur état de conscience.
York et al. [167] ont publié en 1973 l’observation d’un cas de coma hépatique stade IV compliqué d’insuffisance rénale aiguë (score de Pugh à 10, anurie, urée sanguine à 35 mmol/l) traité médicalement par remplissage vasculaire et furosémide pendant 24 heures sans succès, puis par exsanguinotransfusion et dialyse péritonéale intermittente pendant 18 jours (soit 678 échanges). Le patient a repris conscience le dixième jour et a repris une diurèse le douzième jour. Un méléna survenu au vingtième jour s’est accompagné d’une récidive de l’insuffisance rénale, nécessitant la reprise de la dialyse péritonéale pour 148 échanges supplémentaires. A sa sortie, le patient avait une fonction hépatique normale et une fonction rénale subnormale (urée sanguine à 2,8 mmol/l et clairance de la créatinine à 71 ml/mn), qui était totalement normalisée deux mois plus tard.
Jacobson et Bell [75] rapportent en 1973 une série de 5 patients porteurs d’une cirrhose éthylique hospitalisés pour insuffisance rénale et encéphalopathie. La cause déclenchante était une poussée d’hépatite alcoolique surajoutée à la cirrhose. Ces cinq patients ont été traités par dialyse péritonéale, dans le but de traiter à la fois leur insuffisance rénale et leur encéphalopathie. Ils ont également reçu de fortes doses de corticostéroïdes. Trois patients ont répondu favorablement au traitement, avec une amélioration de l’encéphalopathie et une correction de l’insuffisance rénale. Cependant un seul de ces patients a survécu, les deux autres succombant respectivement à une septicémie et à une hémorragie gastro-intestinale.
Ring-Larsen, Clausen et Ranek [127] ont étudié en 1973 une série de 17 patients avec une hyponatrémie sévère dans le cadre d’une insuffisance hépatique évoluée et associée à une insuffisance rénale. On retrouvait parmi ces 17 patients 6 cirrhoses éthyliques, 6 cirrhoses d’étiologie indéterminée, 2 hépatites virales, 2 hépatites par intoxication à l’halotane et 1 hépatite par lithiase de la voie biliaire principale associée à une thrombose de la veine porte. Tous sauf un avaient à des degrés plus ou moins prononcés des signes d’encéphalopathie hépatique. 13 patients avaient une créatininémie supérieure à 115 µmol/l, les clairances de la créatinine s’échelonnant de 1 à 39 ml/mn chez ces 17 patients (dont 14 ayant une clairance de la créatinine inférieure à 15 ml/mn), et 7 étaient oliguriques (diurèse inférieure à 500 ml/24 heures). Ces 17 patients ont été traités par dialyse péritonéale, soit pour une hyponatrémie inférieure à 125 mmol/litre, soit pour une créatininémie supérieure à 450 µmol/l. La dialyse débutait après une ponction d’ascite de 2 litres accompagnée d’une perfusion de 200 ml d’albumine à 20%.
La technique utilisée était celle de la dialyse péritonéale intermittente à raison d’une seule séance ininterrompue de 48 heures de cycles d’une heure chacun (soit 15 minutes d’infusion, 15 minutes de diffusion et 30 minutes de vidange) pour des volumes de 2 litres à chaque échange. Les solutions de dialyse employées avaient une concentration en glucose de 15 g/l (372 mOsmol/l) et tous les 10 litres les auteurs intercalaient un cycle utilisant un dialysat à 70 g/l de glucose (678 mOsmol/l).
Les pertes protéiques (en moyenne 0,8 g par litre de dialysat) étaient compensées par de l’albumine. Ces pertes étaient significativement supérieures à celles habituellement relevées à l’époque avec cette technique chez des patients non ascitiques (normalement 0,5 g par litre de dialysat) et représentaient 1,6 g par heure en moyenne, soit 38 g par jour. La pression veineuse centrale était monitorée et les patients dont le taux de prothrombine était inférieur à 20% recevaient des plasmas congelés. Les auteurs ont noté une amélioration des paramètres biologiques (natrémie, kaliémie, ammoniémie), mais pas d’amélioration clinique, en particulier en ce qui concerne l’encéphalopathie hépatique. Seuls trois patients ont survécu plus de 6 mois. Huit sont décédés de 4 à 17 jours après la dialyse et six pendant la dialyse, dont un d’hémorragie due à la mise en place du cathéter et un d’œdème pulmonaire. Les causes de décès les plus fréquemment relevées sont le coma hépatique et les hémorragies gastro-intestinales. Il n’a par contre été noté aucun cas de péritonite.
Les auteurs concluent que la dialyse péritonéale dans cette indication, quoiqu’elle apporte une amélioration des paramètres biologiques, n’améliore ni la fonction rénale, ni la fonction hépatique, ni le pronostic vital.
En 1977, Wilkinson et al. [162] ont comparé la dialyse péritonéale et l’hémodialyse dans un groupe de 75 patients. 25 patients avaient une cirrhose (13 cirrhoses éthyliques, 5 cirrhoses biliaires primitives, 3 hépatites chroniques actives, et 4 cirrhoses d’étiologie indéterminée). Dans ce groupe, l’insuffisance rénale était en rapport avec une insuffisance rénale fonctionnelle dans 10 cas et avec une nécrose tubulaire aiguë dans 11 cas. Dans 4 cas, une insuffisance rénale fonctionnelle a évolué dans un second temps vers une nécrose tubulaire aiguë. Les 50 autres patients avaient une hépatite fulminante (19 hépatites virales, 24 intoxications au paracétamol, 4 nécroses hépatiques dues à l’halotane et 3 de causes diverses). On retrouvait parmi ces patients 14 insuffisances rénales fonctionnelles, 19 nécroses tubulaires aiguës et 6 patients qui se comportaient initialement comme des insuffisances rénales fonctionnelles et qui ont évolué ensuite comme des nécroses tubulaires aiguës. Dans 11 cas, les analyses urinaires manquent ou ne permettent pas de conclure, mais l’autopsie est normale dans 5 cas et objective une nécrose tubulaire aiguë dans 6 cas.
La dialyse péritonéale était choisie en cas de doute sur un saignement récent ou d’hypotension (pression artérielle systolique inférieure à 100 mm Hg). Les indications spécifiques de l’hémodialyse étaient le contrôle insuffisant de l’urée sanguine et/ou de la créatininémie par la dialyse péritonéale, la perte protéique excessive dans le dialysat, les antécédents de chirurgie ou de pathologie abdominale, et, dans certains cas, l’importance de l’ascite. Quand il n’existait aucune indication préférentielle pour l’un ou l’autre type de dialyse, la dialyse péritonéale était préférée. Les auteurs ont préféré la dialyse péritonéale continue à la dialyse péritonéale intermittente, cette dernière procédure ne permettant pas un contrôle suffisant de l’urée sanguine. Les volumes infusés allaient de un à deux litres de dialysat standard Les solutions hypertoniques n’étaient utilisées qu’en cas de surcharge hydrique menaçante. Les patients ascitiques ont également bénéficié de perfusions de plasma ou d’albumine.
Les auteurs attirent l’attention sur le fait que les pertes protidiques atteignent 30 à 40 g par jour chez des patients pour la plupart déjà en situation d’hypovolémie efficace et qu’il convient donc de les perfuser avec du plasma ou de l’albumine humaine.
Dans le groupe des malades cirrhotiques, les deux types de dialyse ont été aussi efficaces sur la correction des chiffres d’urée sanguine et de créatininémie, même si l’hémodialyse se montre plus rapide, mais aussi plus brutale. Cependant il n’a été noté aucune amélioration clinique et tous les patients sont décédés. Parmi les patients traités par dialyse péritonéale, trois ont eu des problèmes d’hypotension artérielle sévère malgré la perfusion de plasma, six ont présenté des hémorragies digestives en rapport avec des ulcérations gastriques aiguës, un a eu une hémopéritoine et un une péritonite. Les deux principaux facteurs de décès ont été l’infection (dix pneumonies, quatre septicémies et trois péritonites) et les hémorragies gastro-intestinales.
Dans le groupe des malades traités pour hépatite fulminante, l’hémodialyse a permis une correction très rapide des chiffres d’urée sanguine et de créatininémie, alors que par dialyse péritonéale on assistait pendant 24 heures à une augmentation modérée (environ 10 %) de ces mêmes chiffres avant d’avoir une amélioration très progressive de ces données. Il y a eu six survivants, dont deux traités par les deux techniques et quatre uniquement par dialyse péritonéale. Parmi les patients traités par dialyse péritonéale, on a observé pendant le traitement trois hémorragies intrapéritonéales, trois péritonites, une hémorragie gastrique et une hypoalbuminémie sévère à 19 g/l. Dans ce groupe comme dans le précédent les autopsies ont retrouvé une importante proportion d’infections (30 cas) et d’hémorragies gastro-intestinales (26 cas), ainsi que 16 cas d’œdème cérébral et 5 cas de pancréatite. La raison de la différence nette d’efficacité entre l’hémodialyse et la dialyse péritonéale dans ce groupe est incertaine. Les auteurs pensent pouvoir la rattacher à un état d’hypercatabolisme.
Les auteurs concluent que la dialyse péritonéale permet le plus souvent une amélioration des paramètres biologiques, de même que l’hémodialyse. Cependant elle n’améliore pas le pronostic vital dans le cas des patients cirrhotiques, et la fréquence des complications dues à la dialyse est très importante chez les patients cirrhotiques ou souffrant d’hépatite fulminante. Les auteurs soulignent par contre l’importance de persévérer dans cette voie chez les patients dont l’hépatopathie est réversible et dont on peut espérer qu’ils vont retrouver des fonctions hépatique et rénale normales s’ils survivent à l'épisode aigu, mais pensent que la dialyse est contre-indiquée en cas de cirrhose évoluée et qu’elle accélère l’évolution de la maladie vers une issue fatale dans ce cas. Ces conclusions rejoignent celles déjà émises lors d’une pré-publication de cette série deux ans auparavant à l’occasion d’une revue de la littérature sur l’intérêt de la dialyse en cas de défaillances hépatique et rénale combinées [113].
Ring-Larsen et Palazzo [129] ont publié en 1981 une étude rétrospective portant sur 80 patients hospitalisés dans leur service dans la seconde moitié des années 1970 pour coma hépatique de stade III ou IV. L’objectif de cette étude était de comparer l’incidence, les types et le pronostic de l’insuffisance rénale compliquant la cirrhose terminale ou les hépatites fulminantes. Les auteurs définissaient l’insuffisance rénale comme un taux de créatininémie supérieur à 200 µmol/l sans relation avec une déshydratation. Ils ne prenaient pas en compte non plus l’élévation de la créatininémie survenant moins de 24 heures avant le décès du patients. Parmi les patients de cette étude, on retrouve 40 cirrhotiques, dont 26 étaient classés insuffisants rénaux suivant ces critères. Huit d’entre eux ont été traités par dialyse péritonéale. La durée de survie n’a pas excédé 21 jours, bien que les résultats biologiques aient montré que la suppléance de la fonction rénale était correcte. Parmi les 40 patients souffrant d’hépatite aiguë, 22 ont présenté une insuffisance rénale d’après les auteurs. 2 ont été traités par dialyse péritonéale et 7 par dialyse péritonéale associée à l’exsanguinotransfusion. Là encore les données biologiques ont montré une suppléance correcte de la fonction rénale, mais aucun patient n’a survécu plus de 18 jours. Malheureusement la dialyse péritonéale n’étant pas le but de l’étude, nous n’avons pas de renseignements précis sur les modalités exactes appliquées, ni sur les complications rencontrées.
Cependant la technique n’a pas été totalement abandonnée et a continué à être appliquée ponctuellement.
Clark et O’Leary [26] ont publié dès 1979 le cas d’une patiente de 29 ans, chez laquelle un court-circuit iléo-jéjunal avait été pratiqué dans un but d’amaigrissement. A cette occasion des lésions de cirrhose alcoolique avaient été mises en évidence, confirmées par plusieurs biopsies hépatiques dans les 16 mois suivants. Elle a développé un syndrome hépatorénal 15 jours après le rétablissement de la continuité digestive, en même temps qu’une hépatite aiguë et un coma hépatique. Elle a été traitée avec succès pendant une dizaine de jours par dialyse péritonéale et a retrouvé une fonction rénale normale, mais l’évolution a été marquée par une péritonite au troisième jour de la dialyse, avec une récidive 3 semaines après la fin de la dialyse et une pleurésie purulente droite associée à cette récidive, traitée avec succès par antibiothérapie.
Landini et al. [85] ont publié en 1985 le cas de deux patients souffrant de leptospirose ictéro-hémorragique. Ils ont traités ces deux patients par échanges plasmatiques et dialyse péritonéale intermittente. Les deux patients ont survécu. Leurs observations sont développées un peu plus loin dans le chapitre consacré aux échanges plasmatiques.
Segaert [139] a publié en 1984 le cas d’une patiente porteuse d’une cirrhose post-hépatitique, insuffisante rénale à la suite d’une glomérulonéphrite chronique et souffrant d’épisodes de coma hépatique à répétition à l’occasion des séances d’hémodialyse. Elle a été dialysée sans problème pendant 20 mois en dialyse péritonéale, en bénéficiant d’un confort largement supérieur à celui qu’elle avait en hémodialyse, malgré une forte incidence de péritonites due à des fautes de manipulation. L’ammoniémie a été beaucoup mieux contrôlée (90±19 µmol/l de niveau basal en dialyse péritonéale contre 122±27 µmol/l en hémodialyse, et disparition des pics) et il n’y a plus eu de récidive de coma hépatique, en dehors d’un ultime épisode après 20 mois de dialyse péritonéale, favorisé par un épisode de gastro-entérite aiguë et une déshydratation et ayant entraîné le décès de la patiente. On peut rapprocher de cette publication une observation ancienne (1971) de Krebs et Flynn [83] ayant traité avec succès un coma hépatique sans insuffisance rénale par dialyse péritonéale intermittente et exsanguinotransfusion.
Mactier [96] a publié en 1986 une série portant sur cinq patients souffrant d’hépatite fulminante (2 intoxications par le paracétamol, 1 hépatite virale A et 2 hépatites virales non-A non-B) compliquée de coma hépatique stade IV, dont quatre souffraient de plus d’insuffisance rénale aiguë (créatininémie comprises entre 460 et 767 µmol/l). Ces patients ont été traités par dialyse péritonéale intermittente utilisant des échanges rapides de façon à maximiser les clairances (temps de stagnation d’une heure au maximum). Trois patients ont récupéré totalement et avaient quatre mois après des fonctions hépatiques et rénales normales. Les deux autres patients (les deux souffrant d’hépatite virale non-A non-B, dont la patiente sans insuffisance rénale) sont décédés. L’autopsie a montré dans ces deux cas une nécrose hépatique massive sans régénération. Pendant la dialyse péritonéale, Mactier n’a pas eu de problème hémorragique au niveau de l’insertion du cathéter de dialyse, malgré des temps de prothrombine initiaux de 34 à 89 secondes (pour une normale de 12 à 14 secondes). Un patient a développé une péritonite à Staphylocoque coagulase-négative, traitée par l’ablation du cathéter et antibiotiques. L’albuminémie était maintenue dans les limites de la normale par des apports intra-veineux d’albumine et l’insuffisance rénale était contrôlée de façon satisfaisante par la dialyse.
Marcus [101] a publié en 1992 une série de neuf patients insuffisants rénaux au stade terminal et porteurs d’une hépatopathie chronique sévère avec ascite chez lesquels la dialyse péritonéale a donné de bons résultats. Les cathéters ont tous été implantés par voie percutanée par l’équipe néphrologique, sans problème d’hémorragie ni de perforation intestinale. Sept des patients ont été traités par dialyse péritonéale continue ambulatoire et les deux autres par dialyse péritonéale intermittente. La dialyse péritonéale a permis une dialyse correcte de chacun des patients en dialyse péritonéale continue ambulatoire, avec également de bons résultats à long terme sur l’état nutritionnel, alors que les deux patients en dialyse péritonéale intermittente sont décédés après 2 et 3 mois de dialyse. Le recul en dialyse va de 2 mois à 8 ans. Il a été observé quinze épisodes de péritonite en 18 années-patients; toutes ces péritonites ont pu être traitées par injection intrapéritonéale d’antibiotiques sans ablation du cathéter. L’albuminémie n’a pas été un facteur limitatif puisqu’un seul patient a vu ce paramètre biologique baisser de plus de 5 g/l pendant le traitement. Trois de ces neuf patients étaient encore en vie et en dialyse péritonéale en 1991 avec un recul de 18 à 24 mois. Une patiente a dû être mise en hémodialyse en raison de la survenue après huit ans de dialyse péritonéale d’une péritonite sclérosante n’ayant pas permis la poursuite de la technique et une autre patiente a été mise en hémodialyse car elle n’était plus capable de se prendre en charge seule ni de manager elle-même sa dialyse en raison de troubles mentaux relatifs à son intempérance. Trois patients sont morts dans les quatre premiers mois de la dialyse péritonéale en raison de complications aiguës de leur hépatopathie (après cependant 2, 3 et 4 mois d’application de la technique, ce qui reste nettement plus encourageant que les décès très précoces enregistrés dans les séries de Ring-Larsen [127,129] et de Wilkinson [162]), et un quatrième après quatre ans de dialyse en raison d’un empyème.
Marcus conclut que la dialyse péritonéale représente une bonne méthode de traitement de l’insuffisance rénale chronique des patients insuffisants hépatiques chroniques et ascitiques quand l’hépatopathie elle-même n’est pas fatale à court terme. Il indique que la dialyse péritonéale est souvent mieux tolérée que l’hémodialyse dans ces conditions et pense qu’elle représente le meilleur choix en cas d’insuffisance rénale chez ces patients.
Freida [54] en 1991 et Durand [36] en 1993 ont rapporté en France des séries sur lesquelles nous reviendrons ultérieurement puisqu’elles constituent une partie de ce travail, et font état de résultats plus qu’encourageants.
Poulos [118], encore plus récemment, a publié en Janvier 1993 un article sur deux patientes en insuffisance rénale aiguë au cours de l’évolution d’une hépatopathie sévère avec ascite.
La première patiente est une femme alcoolique, déjà hospitalisée à trois reprises en raison de complications aiguës d’une cirrhose éthylique évoluée, et porteuse d’un shunt péritonéo-veineux. Elle a développé un syndrome hépatorénal lors de son hospitalisation (créatininémie à 778 µmol/l, urée sanguine à 14,5 mmol/l, oligurie inférieure à 100 ml/jour) ainsi qu’une poussée d’hépatite aiguë. La dialyse péritonéale a été instituée devant l’inefficacité des traitements par remplissage hydro-électrolytique et perfusion d’albumine, ayant entraîné un œdème pulmonaire massif. Les modalités étaient celles de la dialyse péritonéale continue ambulatoire à raison de 4 échanges quotidiens de 2 litres. Le syndrome hépatorénal a régressé en quelques semaines, avec récupération des constantes biologiques antérieures (créatininémie à 200 µmol/l et urée sanguine à 3 mmol/l). Le recul actuel est de trois ans. La patiente est toujours en vie mais a développé depuis un syndrome néphrotique ayant entraîné une dégradation de la fonction rénale (créatininémie entre 300 et 400 µmol/l). Par contre, le sevrage a été obtenu et sa fonction hépatique reste stable.
La seconde patiente est une diabétique non insulino-dépendante ayant subi une gastroplastie pour obésité pathologique et ayant une stéatose hépatique secondaire à cette thérapeutique et à l’amaigrissement massif. Elle a été hospitalisée en raison de la survenue d’une hépatite aiguë et a développé une ascite et une insuffisance rénale lors de l’hospitalisation (créatininémie à 575 µmol/l, urée sanguine à 10,3 mmol/l, oligurie inférieure à 250 ml/jour). La dialyse péritonéale continue ambulatoire a également été efficace dans ce cas, puisqu’on a assisté à la restauration d’une fonction rénale subnormale en trois semaines (créatininémie à la sortie à 175 µmol/l) permettant l’arrêt de la dialyse. Le recul est actuellement de un an, sans rechute, la fonction rénale s’étant totalement normalisée.
Poulos conclut que, dans cette indication, la dialyse péritonéale, est une procédure salvatrice. Elle attribue la différence de résultats avec les anciennes séries à l’amélioration des conditions techniques de la dialyse (cathéters à double manchon, sacs à usage unique, procédures mieux codifiées).
Résultats de la prise en charge en dialyse péritonéale
Tableau 3: Résultats de la dialyse péritonéale dans le traitement de l’insuffisance rénale en cas d’hépatopathie associée. Revue de la littérature.
|
|
Cirrhoses
|
Hépatites fulminantes
|
|
Auteur
|
Patients
|
Survivants
|
Patients
|
Survivants
|
|
Nienhuis et al. (1963) [103]
|
|
|
1
|
1
|
|
Ritt et al. (1969) [130]
|
|
|
3 (+1)*
(+1)***
|
0
|
|
York et al. (1973) [167]
|
|
|
0 (+1)*
|
0 (+1)*
|
|
Ring-Larsen et al. (1973) [127]
|
12
|
0
|
5
|
0
|
|
Jacobson et Bell (1973) [75]
|
5
|
1
|
|
|
|
Wilkinson et al. (1977) [162]
|
18 (+2)**
|
0
|
39 (+7)**
|
4 (+2)**
|
|
Ring-Larsen et Palazzo (1981) [129]
|
8
|
0
|
2 (+7)*
|
0 (+0)*
|
|
Clark et O’Leary (1979) [26]
|
1
|
1
|
|
|
|
Landini et al. (1981) [85]
|
|
|
0 (+2)***
|
0 (+2)***
|
|
Segaert et al. (1985) [139]
|
1
|
1
|
|
|
|
Mactier et al. (1986) [96]
|
|
|
4
|
3
|
|
Freida et al. (1991) [54]
|
2
|
2
|
|
|
|
Marcus et al. (1992) [101]
|
9
|
6
|
|
|
|
Durand et al. (1993) [36]
|
4
|
4
|
|
|
|
Poulos et al. (1993) [118]
|
1
|
1
|
1
|
1
|
* Les chiffres entre parenthèses indiquent le nombre de patients traités à la fois par dialyse péritonéale et par exsanguinotransfusion.
** Les chiffres entre parenthèses indiquent le nombre de patients traités à la fois par hémodialyse et par dialyse péritonéale.
*** Les chiffres entre parenthèses indiquent le nombre de patients traités à la fois par dialyse péritonéale et par échanges plasmatiques.
Ce tableau met bien en évidence la discordance importante entre les résultats obtenus dans les années 1960 et 1970 et ceux obtenus à partir des années 1980, quand la dialyse péritonéale a connu une “révolution” technologique avec en particulier la généralisation de la dialyse péritonéale continue ambulatoire et du matériel à usage unique, ainsi qu’une meilleure codification de la technique et de ses indications sur un plan plus général.
Les pourcentages de survie supérieure à six mois sont de 83,3 % dans le groupe des malades cirrhotiques et de 85,7 % dans le groupe des hépatites fulminantes. Globalement le taux de survie à 6 mois s’établit à 84 %, à comparer aux 8 % de survivants des sept premières études (p<0,0001). On peut cependant regretter de ne pas retrouver de séries comparables par leur importance numérique à celle de Wilkinson [162] ou de série récente comparant la dialyse péritonéale et l’hémodialyse utilisant des membranes à haute perméabilité.
Parmi les difficultés de mise en œuvre de la dialyse péritonéale dans les séries les plus anciennes et fréquemment invoquées pour expliquer la désaffection pour la technique à la fin des années 1970 on relève notamment [114]:
- Les troubles de la coagulation, nécessitant une mise en place chirurgicale plutôt que percutanée du cathéter de dialyse;
- Les complications septiques;
- Du fait de l’ascite, une perte d’efficacité des échanges et une perte protéique accrue;
- Les clairances insuffisantes.
Cependant ces difficultés ne sont plus mises en évidence dans les séries les plus récentes. La série publiée par Marcus en 1992 ne fait état d’aucune difficulté particulière à la mise en place du cathéter, retrouve une qualité de dialyse tout-à-fait satisfaisante sans perte protidique excessive, et l’incidence de péritonite observée est quasiment superposable à celle des séries des patients non ascitiques [101]. De même celle de Poulos ne fait état non plus d’aucune difficulté de cet ordre [118]. Ces résultats seront commentés plus loin avec nos propres résultats.
Shunt péritonéo-veineux de LeVeen
Cette technique chirurgicale, qui est simple à appliquer, consiste à établir une communication péritonéo-veineuse à travers un tube de silicone multiperforé situé dans le péritoine, et relié à une valve extra-péritonéale placée sous le plan musculaire de la paroi antérieure de l’abdomen. De cette valve part un autre tube de silicone qui, par un trajet sous-cutané, puis à travers la jugulaire interne, atteint la veine cave supérieure (cf figure 1). Le système valvulaire de polypropylène permet le passage de l’ascite à la circulation systémique quand il existe un gradient de pression supérieur à 3 cm d’eau entre la cavité péritonéale et la veine cave supérieure, et se ferme en empêchant le reflux de sang quand cette condition n’est pas remplie [86].
Durant ces dernières années, cette technique a été très employée dans la prise en charge des syndromes hépato-rénaux [44,45,55,93,115]. Dans la mesure où l’on pense que l’anomalie sous-jacente est un défaut de distribution du volume extra-cellulaire avec en conséquence une diminution du volume circulant efficace, il semble logique de tenter de redistribuer les liquides corporels de façon que le compartiment central soit rempli tout en obtenant la diminution de l’ascite. Il est de fait qu’on observe habituellement après la mise en place d’un tel dispositif un accroissement considérable de la filtration rénale [43].
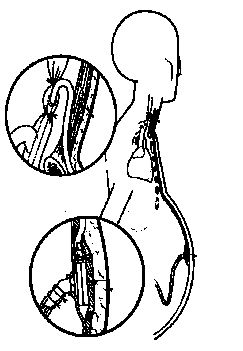
Figure 1. Implantation schématique du shunt péritonéo-veineux de Le Veen. D’après Le Veen [86]
Il n’existe malheureusement que peu d’études bien documentées sur les “succès” attribués à cette technique dans le syndrome hépatorénal ; en particulier le diagnostic de certitude de syndrome hépatorénal n’est que rarement établi. En fait, beaucoup de ces patients ont plus probablement une insuffisance rénale fonctionnelle secondaire à une hypovolémie efficace, et donc réversible avec la restauration d’un volume sanguin normal [44]. Les études dans lesquelles le diagnostic de syndrome hépatorénal a été formellement établi montrent certes une amélioration biologique notable de la fonction rénale, mais pas d’amélioration de la survie des patients par rapport au traitement médical seul [30,43,60,93,135]. Il semble par contre que biologiquement la progression de l’insuffisance rénale soit enrayée [93].
Il faut de plus souligner que cette technique, surtout employée chez des patients fragilisés, n’est pas dénuée d’une morbidité élevée. La mortalité opératoire relevée sur plus de 500 cas atteint 25% [43]. Les complications principales sont les problèmes infectieux et septicémiques, la coagulation intravasculaire disséminée (pouvant concerner jusqu’à un patient sur trois [44]), l’insuffisance cardiaque consécutive à l’augmentation considérable du retour veineux et donc du travail cardiaque, l’insuffisance hépatique et les ruptures de varices œsophagiennes. A long terme, la présence dans le péritoine du tube de drainage peut entraîner une fibrose péritonéale [59]. Enfin, dans environ 30 % des cas, on observe une obstruction du shunt dans les mois qui suivent son implantation, en raison d’une thrombose de la veine cave supérieure, de l’oreillette droite ou du versant veineux de la prothèse, ou à cause de la présence de dépôts fibrineux dans la valve ou le cathéter [59]. Elle ne doit donc être utilisée qu’après mûre réflexion, chez des patients sélectionnés, chez lesquels une amélioration de la fonction hépatique reste possible [43], et une évaluation complémentaire de son efficacité réelle dans cette indication reste nécessaire [44].
Dans le même ordre d’idée, certains auteurs ont proposé de traiter le syndrome hépatorénal par l’établissement d’un shunt porto-cave, soit chirurgicalement [137], soit par voie transjugulaire, à l’aide d’une endoprothèse [84]. Les résultats ont été positifs, mais les auteurs de ces deux publications admettent eux-mêmes que le diagnostic de syndrome hépatorénal n’était pas solidement étayé et qu’il s’agissait plus probablement d’insuffisances rénales fonctionnelles, répondant bien au remplissage vasculaire et à l’augmentation du volume circulant efficace.
Greffe hépatique
Depuis les premières études sur le sujet [74], de nombreuses recherches ont rapporté une rapide normalisation de la fonction rénale après une transplantation hépatique, et ainsi suggéré que cette procédure est la seule alternative thérapeutique curative pour les patients cirrhotiques au cours du syndrome hépatorénal. Dans une étude rétrospective sur 294 patients ayant subi une greffe hépatique, Gonwa [63] reprend les résultats de 31 patients ayant été traités pour un syndrome hépatorénal. Alors que la fonction rénale des patients sans syndrome hépatorénal décroît significativement après la greffe pendant la première année (en relation semble-t-il avec l’administration de ciclosporine), celle des patients ayant souffert de syndrome hépatorénal augmente au contraire significativement. Un an après la greffe, les différences de filtration glomérulaire et de créatininémie entre les deux groupes de patients sont statistiquement non significatives. Cette spectaculaire amélioration de la fonction rénale a été effective pour 90 % des patients chez lesquels le diagnostic de syndrome hépatorénal avait été posé et qui ont survécu à l’intervention. Chez trois patients, l’insuffisance rénale a persisté et l’hémodialyse est restée nécessaire, ce qui laisse à penser que leur insuffisance rénale n’était pas due uniquement à leur hépatopathie, et que le diagnostic initial de syndrome hépatorénal peut probablement être rediscuté. Deux de ces patients ont bénéficié par la suite d’une greffe rénale avec succès. La mortalité péri-opératoire et la survie à long terme sont comparables à celles des autres patients greffés. Ceci confirme les résultats préliminaires publiés par Gonwa en 1989 [64].
Pourtant certaines études récentes indiquent que la probabilité de survie après une transplantation hépatique n’est pas satisfaisante chez les patients cirrhotiques en insuffisance rénale. Cuervas-Mons et al. [28] ont étudié rétrospectivement 27 variables cliniques et biologiques dans une population de 93 patients adultes ayant subi au total 128 transplantations hépatiques et ont conclu que la créatininémie pré-opératoire est le facteur prédictif pré-opératoire le plus discriminant pour déterminer le risque de mortalité péri-opératoire. Une créatininémie pré-opératoire supérieure à 150 µmol/l dans cette série est associée à un risque de décès post-opératoire de 79 %, alors que la mortalité globale n’est que de 35,5 %. Rimola et al. [125] ont étudié la fonction rénale après transplantation hépatique et la valeur pronostique de 16 données cliniques ou biologiques pré-, intra- et post-opératoires chez 102 adultes ayant subi une greffe hépatique. Ils ont montré que les patients souffrant d’hépatopathie développent pendant la période post-opératoire dans des proportions importantes un épisode d’insuffisance rénale plus ou moins réversible (48 % d’insuffisance rénale précoce et 35 % d’insuffisance rénale tardive, soit au total 67 % des patients ayant subi une greffe hépatique qui font ainsi au moins un épisode d’insuffisance rénale). Les seuls facteurs importants à prendre en compte en ce qui concerne la survie post-opératoire sont l’existence d’une insuffisance rénale pré-opératoire, d’une infection sérieuse post-opératoire ou d’une réaction de rejet du greffon. Parmi le groupe des patients insuffisants rénaux, la mortalité péri-opératoire atteint 58 %, contre seulement 13 % chez les patients ayant une fonction rénale conservée, pour une mortalité globale de 25 %. Sur les 26 patients ayant une insuffisance rénale avant l’intervention, 11 patients (soit 42 %) ont retrouvé par la suite une fonction rénale normale, ce qui démontre que leur insuffisance rénale était d’origine fonctionnelle. Les 15 autres patients sont tous décédés.
Ces données suggèrent que la transplantation hépatique devrait être indiquée chez les patients cirrhotiques ascitiques avant la survenue de l’insuffisance rénale et que l’identification d’autres facteurs pronostiques est essentielle pour une sélection adéquate des candidats à une transplantation hépatique.
Techniques diverses
D’autres techniques enfin ont été essayées avec plus ou moins de bonheur et ont fait l’objet de publication.
Dialyse extra-corporelle de l’ascite
Hariprasad [70] a publié un cas en 1981 de guérison de syndrome hépatorénal par cette technique. Il s’agissait d’un patient porteur d’une cirrhose éthylique responsable d’une ascite massive réfractaire et d’une cardiomyopathie éthylique, en insuffisance rénale aiguë. La cardiomyopathie rendait l’implantation d’un shunt péritonéo-veineux de type LeVeen impossible, la fonction myocardique résiduelle ne pouvant faire face à l’importante augmentation du retour veineux consécutive à cette technique; le patient avait également été récusé en dialyse péritonéale et en hémodialyse. Il a donc été traité par ultrafiltration et dialyse extra-corporelle du liquide d’ascite. La technique a été bien supportée malgré la pression artérielle initiale du patient à 60/40 mmHg et l’ultrafiltration importante pouvant atteindre 6 litres en une seule séance. Après 18 jours de traitement, les résultats cliniques et biologiques ont été jugés très satisfaisants (diminution du poids de 66,7 à 51,6 kg, du périmètre ombilical de 183 à 102 cm, augmentation de la diurèse de 300 à 600 ml par jour, de la clairance de la créatinine de 1,9 à 8,8 ml/mn, diminution de la kaliémie de 6,4 à 4,2 mEq/l) et le patient est retourné à domicile. Il a ensuite été traité en externe à raison d’une séance hebdomadaire de 4 heures pendant 36 semaines en restant cliniquement stable.
Pour Hariprasad, les avantages de la technique consistent en une héparinisation réduite, en l’absence de perte protéique et en la possibilité d’utiliser, contrairement à la dialyse péritonéale, des cathéters de petit calibre, donc moins traumatisants. Il met également en avant la durée des séances de dialyse, de 4 heures pour cette technique contre 36 heures par séance de dialyse péritonéale intermittente (en 1981) et les hautes performances dialytiques obtenues.
Cependant deux autres cas publiés par Adler [1] en 1982 font état de résultats beaucoup moins nets. Il s’agissait de deux patients cirrhotiques et ascitiques en insuffisance rénale aiguë, chez lesquels la technique a été employée, en alternance avec l’hémodialyse chez un des patients. Les résultats ont été équivalents à ceux obtenus par l’hémodialyse sur le plan biologique, avec nettement moins de complications hémorragiques qu’en employant l’hémodialyse, et une diminution de l’ascite a été observée, mais les deux patients sont décédés après respectivement 10 et 14 jours de traitement.
Hémofiltration artério-veineuse continue
Cette technique a été employée à une reprise chez une femme de 43 ans souffrant de cirrhose biliaire primitive d’évolution très rapide et ayant développé un syndrome hépatorénal en même temps qu’une dégradation nette de sa situation hépatique [25]. L’hémofiltration a été mise en place au quatrième jour d’évolution du syndrome hépatorénal, en plus du traitement médical par albumine, dopamine et desmopressine. L’évolution a été marquée par une coagulation intravasculaire disséminée nécessitant l’emploi de plasma frais congelés. Cette patiente a bénéficié d’une greffe hépatique après quelques jours, et l’hémofiltration a été remplacée au troisième jour post-opératoire par des séances classiques d’hémodialyse pour encore 48 heures. La fonction rénale est revenue à la normale au 17ème jour post-opératoire. Il est difficile de tirer des conclusions de cet unique cas publié, mais il semble que cette technique n’ait pas vraiment fait la preuve de sa supériorité sur les autres techniques d’épuration extra-rénale dans cette indication.
Prostaglandines
Les hypothèses sur le rôle des prostaglandines et du thromboxane A2 dans la genèse du syndrome hépatorénal ont logiquement conduit à de nouvelles approches thérapeutiques médicamenteuses.
Les premiers essais ont consisté à injecter de la prostaglandine A1 en intraveineux [6] ou même directement de la prostaglandine E1 dans l’artère rénale [171], ou à administrer des inhibiteurs de la thromboxane synthétase [168,169]. Ces tentatives n’ont malheureusement apporté aucun effet bénéfique pour les patients, même si par ailleurs la perfusion de prostaglandine A1 améliore nettement la perfusion rénale et le flux sanguin rénal des patients qui n’ont qu’une insuffisance hépatique modeste [6].
Fevery [49] a par contre publié une série de quatre patients porteurs d’une cirrhose éthylique et souffrant de syndrome hépatorénal traités par du misoprostol per os ,un analogue de synthèse de la prostaglandine E1, à une dose deux fois supérieure à celle préconisée pour le traitement de l’ulcère gastrique, i.e. 400 µg quatre fois par jour, et par perfusion d’albumine et de plasma frais congelé, sans qu’il soit relevé d’effet indésirable notable.
Le traitement a permis le retour à une diurèse normale ainsi qu’une diminution de la créatininémie d’un facteur deux et une correction de l’hyponatrémie en deux semaines en moyenne. Malheureusement, trois des patients sont rapidement décédés, 10, 30 et 40 jours après l’arrêt du traitement, en raison d’une rupture de varices œsophagiennes pour le premier, d’une poussée d’encéphalopathie hépatique pour le second et d’une surinfection pulmonaire pour le troisième. Le quatrième patient a pu bénéficier d’une greffe hépatique, entraînant la guérison totale du syndrome hépatorénal. Les résultats semblent donc encourageants, même si, comme pour les autres techniques, l’effet est plus net sur le plan biologique que sur la durée de survie des patients.
Il est également à noter que dans un cas on avait assisté à la réapparition du syndrome hépatorénal 10 jours après l’arrêt du traitement par misoprostol, ce qui amène à s’interroger sur la durée utile du traitement.
Cependant l’efficacité du misoprostol per os ou des prostaglandines par voie intra-veineuse a été remise récemment en cause. Ginès et al. [58] ont administré du misoprostol per os à la dose de 200 µg 4 fois par jour pendant 4 jours à 9 patients cirrhotiques et ascitiques dont 4 avaient une insuffisance rénale modérée avec une filtration rénale mesurée entre 20 et 30 ml/mn. Ils n’ont relevé aucun changement significatif pour la créatininémie, l’urée sanguine, la filtration rénale, la clairance de l’eau libre ou l’excrétion sodée. Ils ont par contre observé des effets secondaires à type de diarrhée dans 4 cas. De même, la perfusion intraveineuse chez 7 autres patients cirrhotiques et ascitiques de Prostaglandine E2 n’a apporté aucun changement significatif pour ces paramètres.
Ginès attribue la différence entre ses résultats et ceux de Fevery soit à la différence de dose entre les deux études (mais les diarrhées dues au misoprostol sont dose-dépendantes, et apparaissent dès 800 µg/jour, ce qui ne permet pas d’utiliser le dosage préconisé par Fevery), soit au fait que Fevery a énergiquement perfusé ses patients, soit à la combinaison de ces deux facteurs.
Quoi qu’il en soit, ce traitement nécessite encore une évaluation correcte, à la fois pour tester son efficacité et pour éventuellement en préciser les modalités.
Echanges plasmatiques
Les échanges plasmatiques ont également été employés dans le traitement de l’insuffisance rénale secondaire à une hépatopathie aiguë, en s’inspirant des travaux effectués avec cette technique pour le traitement du coma hépatique.
Nous avons déjà signalé l’article de York [167] qui a employé cette méthode conjointement à la dialyse péritonéale.
Landini [85] rapporte en 1981 une série de sept patients traités par cette technique pour hépatite fulminante dans un cas, cirrhose éthylique compliquée d’encéphalopathie hépatique avec insuffisance rénale dans un cas, leptospirose dans deux cas, intoxication par Amanite phalloïde dans trois cas, avec l’appoint de l’hémodialyse chez la patiente souffrant d’hépatite fulminante et de la dialyse péritonéale dans les deux cas de leptospirose.
Les patients ont tous survécu. La patiente cirrhotique et ascitique souffrant d’encéphalopathie hépatique, traitée uniquement par échanges plasmatiques a retrouvé un état de conscience normal et ses constantes biologiques sont revenues à leur niveau antérieur à l’épisode aigu. Pour les auteurs, cette technique représente un bon moyen d’épuration en cas d’insuffisance hépato-rénale. Cependant, il ne s’agit pour eux que d’un traitement des affections aiguës, aidant l’organisme à atteindre la phase d’amélioration hépatique, et qui ne saurait être poursuivi pendant longtemps.
Récapitulation
Dans les années 1970, la dialyse péritonéale dans le cadre de l’insuffisance rénale associée à une hépatopathie, notamment chez le cirrhotique ascitique, a surtout été un remarquable échec, au moins sur le plan clinique et de l’amélioration du pronostic vital. En effet, la durée de survie des patients traités par cette technique, loin d’être allongée, était plutôt abrégée du fait de nombreux effets indésirables fatals à ces patients fragiles, même si sur le plan biologique on notait un relatif succès et une amélioration des paramètres biologiques. Par contre les séries les plus récentes semblent nettement plus encourageantes. Même si le petit nombre de patients concernés ne permet pas vraiment de conclure, la dialyse péritonéale, appliquée à des patients non moribonds, semble devoir mériter au moins une nouvelle évaluation de son efficacité et de son intérêt dans cette indication.
L’hémodialyse peut être indiquée chez des patients en insuffisance hépatique aiguë potentiellement réversible avec coma hépatique ou syndrome hépatorénal et chez les patients porteurs d’hépatopathies sévères en attente de greffe hépatique. Il faut toutefois accorder une attention toute particulière à la prescription de la dialyse et à ses modalités ainsi qu’à l’utilisation des médicaments chez ces patients particulièrement fragiles.
Le shunt péritonéo-veineux de Le Veen montre également une bonne capacité de restauration d’une fonction rénale normale en cas d’insuffisance rénale liée à une hypovolémie efficace, et reste donc une bonne indication chez des patients dûment sélectionnés.
D’une façon plus générale, il semble jusqu’à présent que le facteur essentiel de la survie soit l’état hépatique sous-jacent. Les séries prenant en compte des patients en insuffisance hépatique terminale et quasi moribonds ne montrent pas d’efficacité de la technique employée, quelle qu’elle soit, principalement en raison de l’état désespéré des patients sur lesquels on est amené à intervenir.
Par contre, quand l’hépatopathie sous-jacente est à même de s’amender, ou tout au moins de se stabiliser, au moins à court terme, la thérapeutique rénale substitutive prend alors toute sa valeur en permettant une amélioration nette du pronostic vital. Elle peut en particulier permettre d’améliorer un patient en attente de greffe hépatique, seul traitement véritablement efficace à très long terme, et lui assurer un confort de vie suffisant.
Jusqu’à présent, aucune des techniques substitutives en présence n’avait, dans les séries relevées dans la littérature, vraiment fait la preuve de sa supériorité par rapport aux autres, mais les séries les plus récentes publiées sur l’emploi de la dialyse péritonéale semblent nettement faire pencher la balance en faveur de cette technique. Sur un plan plus définitif, la greffe hépatique, quand elle est techniquement possible, reste la solution de référence. Le traitement par misoprostol, même s’il a donné lieu à quelques résultats encourageants, réclame une évaluation plus complète avant de pouvoir donner un jugement correct sur sa valeur.
Chapitre suivant
Table des matières
